Ниже мы приводим содержание полученного документа. По нашим данным, данный документ, в том числе, распространяется среди сотрудником Министерства Здравохранения по не официальным каналам. Также этими рекомендациями пользуется медперсонал, работающий в так называемой «красной зоне».
Мы попросили дать неофициальное экспертное заключение этому документу наших коллег из аналитического центра МЧС РФ. Они склоняются к тому, что информация изложенная в документе вполне корректна. Также, научные специалисты компании Робиос подготовили аналитическую справку о различиях в Дигидрокверцетине и Кверцетине и их взаимозаменяемости. Она доступна в виде отдельного документа.
Протокол проведения интенсивной терапии у пациентов с COVID-19
Разработано и обновлено Полом Мариком, доктором медицинских наук, заведующим отделением пульмонологии и интенсивной терапии, Медицинская школа Восточной Вирджинии, Норфолк, Вирджиния
СРОЧНО! Пожалуйста, распространяйте как можно шире. Крайне важно, чтобы каждый пульмонолог, каждый врач-реаниматолог и медсестра, каждый администратор больницы, каждый сотрудник общественного здравоохранения немедленно получили эту информацию.
Это наш рекомендуемый подход к COVID-19, основанный на лучших (и самых последних) данных. Мы должны не заново изобретать колесо, а учиться на опыте других. Это очень динамичная ситуация; поэтому мы будем обновлять руководство по мере появления новой информации. Пожалуйста, проверьте на веб-сайте EVMS обновленные версии этого протокола.
Веб-сайт EVMS COVID: https://www.evms.edu/covid-19/medical_information_resourses/
Короткий URL: evms.edu/covidcare
«Если то, что вы делаете, не работает — измените то, что делаете»
Доктор АБ (Нью-Йорк):
«Мы не добиваемся успеха в лечении пациентов, которые были интубированы. Наше мышление меняется, чтобы отложить интубацию как можно дольше для предотвращения механической травмы от аппарата ИВЛ. Эти пациенты на удивление хорошо переносят артериальную гипоксию. Естественный курс кажется лучшим».
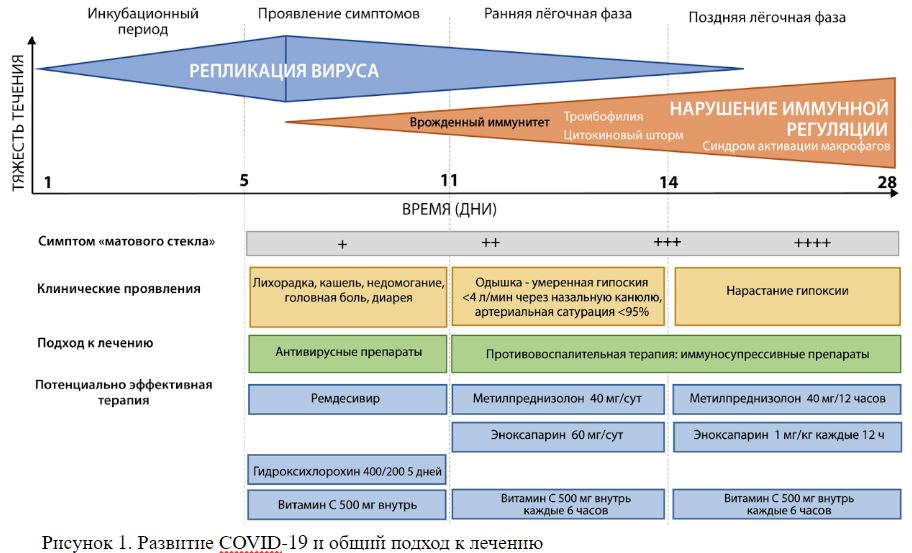
Рисунок 1. Развитие COVID-19 и общий подход к лечению
Профилактика
В то время как данные очень ограничены (и не являются специфичными для COVID-19), следующая комбинация может сыграть роль в профилактике/смягчении течения заболевания COVID-19. Пока нет достаточно убедительных доказательств, что этот «коктейль» эффективен; но это дешево, безопасно и широко доступно.
⦁ Витамин С 500 мг два раза в день и Кверцетин 250-500 мг два раза в день
⦁ Цинк 75-100 мг/день (ацетат, глюконат или пиколинат). Цинковые пастилки являются предпочтительными. После 1 месяца приёма,уменьшить дозу до 30-50 мг/сут.
⦁ Мелатонин (медленное высвобождение): начните с 0,3 мг и увеличьте дозу до 2 мг на ночь
⦁ Витамин D3 1000-4000 ед/сут
Пациенты с симптомами (амбулаторно):
⦁ Витамин С 500 мг два раза в день и Кверцетин 250-500 мг два раза в день
⦁ Цинк 75-100 мг / день
⦁ Мелатонин 6-12 мг на ночь (оптимальная доза неизвестна)
⦁ Витамин D3 1000-4000 ед/сут
⦁ Дополнительно: Ацетилсалициловая кислота 81 -325 мг/день
⦁ Дополнительно: Гидроксихлорохин 400 мг два раза в день — 1 день, затем 200 мг два раза в день в течение 4 дней
⦁ Дополнительно: у пациентов с ярко выраженными симптомами рекомендуется мониторинг с помощью пульсоксиметрии в домашних условиях.
Пациенты со умеренно выраженной симптоматикой:
• Витамин С 500 мг каждые 6 часов и Кверцетин 250-500 мг два раза в день (при возможности)
• Цинк 75-100 мг / день
• Мелатонин 6-12 мг на ночь (оптимальная доза неизвестна)
• Витамин D3 1000-4000 ед/сут
• Эноксапарин 60 мг в день
• Метилпреднизолон 40 мг в день; увеличение до 40 мг каждые 12 часов у пациентов с прогрессирующей симптоматикой и увеличение СРБ
• Дополнительно: Гидроксихлорохин 400 мг два раза в день 1 день, затем 200 мг два раза в день в течение 4 дней
• Дополнительно: Ремдесивир, если имеется
• Введение кислорода через назальную канюлю 2 л/мин при необходимости (макс. 4 л/мин; рассмотрите возможность раннего приема t/f в отделении интенсивной терапии для повышения качества оказания медицинской помощи).
• Избегайте использования Небулайзеров и дыхательных процедур. Используйте «Спинхалер» или дозированные ингаляторы и спейсеры при необходимости.
• Избегайте неинвазивной вентиляции.
• T/F: раннее применение в отделении интенсивной терапии при усилении респираторных симптомов и артериальной десатурации.
Респираторные симптомы (одышка; гипоксия, требующая введения кислорода через назальную канюлю ≥ 4 л мин: госпитализация в реанимацию):
Основное лечение (снижение интенсивности цитокинового шторма)
⦁ Метилпреднизолон 80 мг, нагрузочная доза, затем 40 мг каждые 12 часов в течение не менее 7 дней и до выведения из отделения интенсивной терапии.
⦁ Аскорбиновая кислота (витамин С) 3 г в/в в течение не менее 7 дней и/или до выписки из отделения интенсивной терапии. Будьте осторожны, обратите внимание на показатели постпрандиальной гликемии (см. ниже).
⦁ Полная антикоагулянтная терапия: в отсутствии противопоказаний, мы предлагаем ПОЛНУЮ антикоагулянтную терапии (при поступлении в ОРИТ) с эноксапарином, а именно 1 мг/кг/ час каждые 12 часов (доза корректируется c учётом клиренса креатинина <30 мл / мин). Гепарин рекомендуется при клиренсе креатинина <15 мл /мин.
⦁ Альтернативный подход: половина дозы тканевого активатора плазминогена: 25 мг в течение 2 часов с последующей инфузией 25 мг тканевого активатора плазминогена, вводимой в течение последующих 22 часов, дозой, не превышающей 0,9 мг/кг, с последующей полной антикоагуляцией.
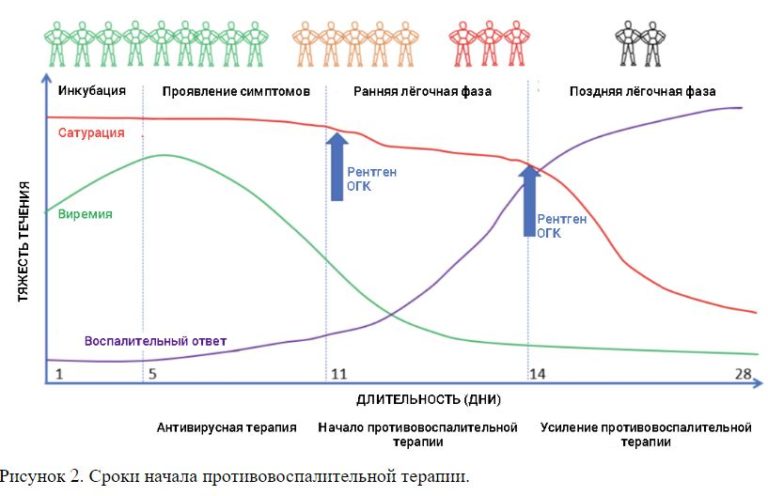
Примечание. Падение SaO2, несмотря на респираторные проявления, должно стать стимулом для начала противовоспалительного лечения (см. Рисунок 2).
Примечание: раннее прекращение приёма аскорбиновой кислоты и кортикостероидов, вероятно, приведет к эффекту «рикошета» с клиническим ухудшением (см. Рисунок 3).
Рисунок 2. Сроки начала противовоспалительной терапии.
Дополнительные компоненты терапии:
4. Мелатонин 6-12 мг на ночь (оптимальная доза неизвестна).
5. Магний: 2 г. Сохраняйте уровень Mg в пределах от 2,0 до 2,4 ммоль/л. Предотвращение гипомагниемии (которая усиливает цитокиновый шторм и удлиняет интервал QT).
6. Опционально: азитромицин 500 мг в сутки — 1 день, затем 250 мг в течение 4 дней (обладает иммуномодулирующими свойствами, включая сурпессию IL-6; кроме того, предупреждает присоединение сопутствующей бактериальной пневмонии).
7. Опционально: аторвастатин 40-80 мг / сут. Теоретическая, но недоказанная эффективность. Статины продемонстрировали снижение смертности при фенотипе гипервоспалительных ОРДС. Статины оказывают плеотропное противовоспалительное, иммуномодулирующее, антибактериальное и противовирусное действие. Кроме того, статины снижают экспрессию PAI-1.
8. Антибиотики широкого спектра действия при подозрении на бактериальную пневмонию (суперинфекция) на основе уровней прокальцитонина и респираторных данных (без бронхоскопии). Из-за парадокса гипервоспаления и подавления иммунитета (значительное снижение HLA-DR на моноцитах CD14) вторичная бактериальная инфекция не является редкостью.
9. Поддерживать эуволемию (это не некардиогенный отек легких). Из-за продолжительной «симптоматической фазы» с симптомами гриппа (6-8 дней) у пациентов может быть истощен ОЦК. Может потребоваться осторожная регидратация с помощью 500 мл Рингер лактата болюсно, в идеале руководствуясь неинвазивным гемодинамическим мониторингом. Следует избегать диуретиков, если у пациента нет явной перегрузки внутрисосудистого объема. Избегайте гиповолемии.
10. Раннее применение норадреналина при гипотонии.
11. Усиление респираторной поддержки (ступени): Старайтесь избегать интубации, если это возможно (см. Рисунок 4).
• Примите «приемлемую гипоксемию» (сохраняйте насыщение кислородом > 84%); опирайтесь на показатели концентрации лактата в венозной крови и сатурации центральной венозной крови (ScvO2) у пациентов с низкой артериальной сатурацией.
• Кислород через назальную канюлю 1-6 л/мин
• Высокопоточная носовая канюля (HFNC) до 60-80 л / мин.
• Применение ингаляционного Флорана (эпопростенол)
• Изменение положения тела (совместные перемещение и переворачивание)
• Интубация… Быстрая последовательность. Нет мешков; Полный СИЗ.
Экстренных/аварийных интубаций следует избегать.
• Вентиляция для сохранения адекватного легочного объема; Самое низкое ведущее давление и минимально возможное положительное давление в конце выдоха.
Удерживайте давление <15 см.в.ст.
• Умеренный седативный эффект для предотвращения самоэкстубации.
Широко распространено опасение, что использование высокопоточной носовой канюли может увеличить риск передачи вируса. Однако нет никаких доказательств в поддержку этого убеждения. Высокопоточная носовая канюля является более выгодных вариантом для пациента и системы здравоохранения, чем интубация и искусственная вентиляция легких. CИПАП/БИПАП может использоваться у некоторых пациентов, особенно у пациентов с обострением ХОБЛ или сердечной недостаточностью.
Ухудшение состояния у пациентов с COVID-19 может произойти очень стремительно. Интубация и механическая вентиляция могут потребоваться этим пациентам.
12. Реанимационные процедуры
• Переливание плазмы
• Силтуксимаб и Тоцилизумаб (ингибиторы IL-6)
• ?? Непрерывная вено-венозная гемофильтрация с фильтрами поглощения/фильтрации цитокинов
• ?? ЭКМО <60 лет и в отсутствии серьёзных сопутствующих заболевания/органной недостаточности
13. Лечение синдрома активации макрофагов (САМ)
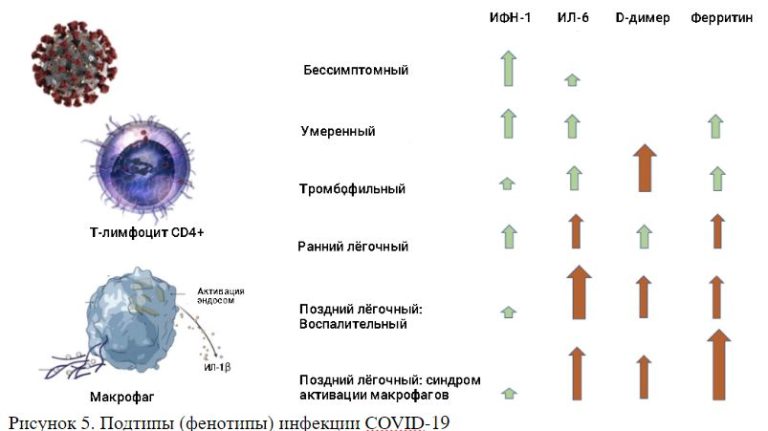
• У части пациентов развивается САМ . Это, по-видимому, обусловлено SARS-CoV-2-индуцированной активацией воспаления и увеличенной продукцией IL-1 (см. Рис.5).
• Ферритин> 4400 нг/мл считается диагностическим критерием САМ. Другие диагностические признаки включают увеличение АЛТ,АСТ и С-реактивного белка.
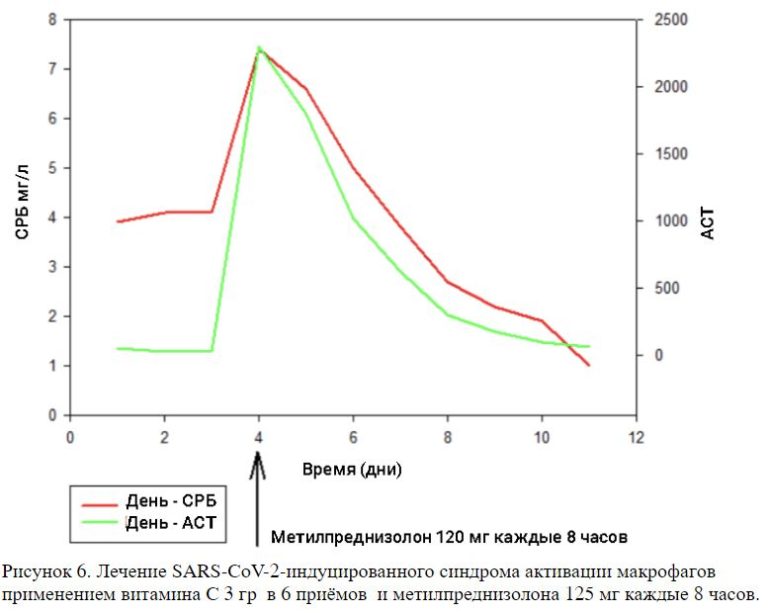
• «Высокие дозы кортикостероидов». Метилпреднизолон 120 мг каждые 8 часов в течение не менее 3 дней, затем отмена с учётом значений ферритиноа, СРБ, АЛТ,АСТ (см. Рис. 6). Снижение уровня ферритина должен произойти минимум на 15% до первоначального.
• Рассмотритет применени переливания плазмы.
• Анакинра (конкурентно ингибирует связывание IL-1 с рецептором интерлейкина-1 типа I) может быть рассмотрена при неэффективности лечения.
14. Мониторинг
• Ежедневно: тромбокрит, СРБ, IL-6, мозговой натрийуретический пептид, тропонины, ферритин, соотношение нейтрофилов и лимфоцитов, D-димер и магний. СРБ, Il-6 и ферритин тесно отслеживают тяжесть заболевания. Тромбоэластограмма (ТЭГ) при поступлении и повторно в соответствии с рекомендациями.
• У пациентов, получающих витамин С внутривенно, мониторинг уровня глюкозы аппаратом «Accu-ChekTM POC» приведет к чрезмерно высоким показателям глюкозы в крови. Поэтому для подтверждения уровня глюкозы в крови рекомендуется лабораторная диагностика.
• Контролировать интервал QT при применении хлорохина/гидрохлохина и азитромицина и контролировать содержание Магния.
• Не рекомендуется рутинное применение КТ, рекомендуется рентген и УЗИ органов грудной клетки.
• Внимательно следите зам данными ЭХО-КГ. Возможно развитие тяжелой кардиомиопатии.
15. Ведение после выписки из ОРИТ
⦁ Эноксапарин 40-60 мг п/к ежедневно
⦁ Метилпреднизон 40 мг в день, медленная отмена
⦁ Витамин С 500 мг внутрь
⦁ Мелатонин 3-6 мг на ночь
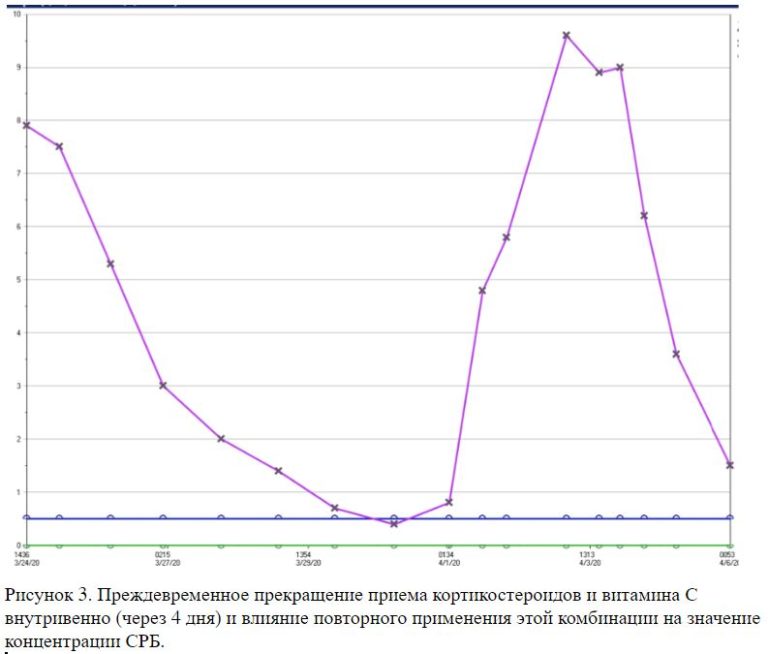
Рисунок 3. Преждевременное прекращение приема кортикостероидов и витамина С внутривенно (через 4 дня) и влияние повторного применения этой комбинации на значение концентрации СРБ.
Рисунок 4. Преждевременное прекращение приема кортикостероидов и витамина С внутривенно (через 4 дня) и влияние повторного применения этой комбинации на значение концентрации СРБ.
Рисунок 5. Подтипы (фенотипы) инфекции COVID-19
Рисунок 6. Лечение SARS-CoV-2-индуцированного синдрома активации макрофагов применением витамина C 3 гр в 6 приёмов и метилпреднизолона 125 мг каждые 8 часов.
Научное обоснование протокола лечения MATH +
Три основных патологических процесса приводят к полиорганной недостаточности и смерти при COVID-19:
⦁ Гипервоспаление («цитокиновый шторм») — это нарушение регуляции иммунной системы, клетки которой инфильтрируют и повреждают множество органов, в частности легких, почек и сердца. В настоящее время широко распространено мнение, что SARS-CoV-2 вызывает аберрантную активацию Т-лимфоцитов и макрофагов, что приводит к «цитокиновому шторму».
⦁ Гиперкоагуляция — нарушенная регуляция иммунной системы повреждает эндотелий и активизирует свертываемость крови, вызывая образование микро- и макротромбов. Эти сгустки крови нарушают кровоток.
⦁ Тяжелая гипоксемия —воспаление легких, вызванное цитокиновым штормом, в сочетании с микротромбозом в малом круге кровообращения серьезно ухудшает поглощение кислорода, что приводит к нарушению оксигенации.
Вышеуказанные патологии не являются новыми, хотя общая тяжесть заболевания COVID-19 является значительной. Наш обширный многолетний и более новый опыт показывает последовательно успешное лечение, если применение традиционных терапевтических принципов раннего и интенсивного вмешательства будет реализовано до наступления прогрессирующей органной недостаточности. По нашему общему мнению, исторически высокий уровень заболеваемости и смертности от COVID-19 обусловлен одним фактором: широко распространенным нежеланием реаниматологов использовать противовоспалительное и антикоагулянтное лечение, включая терапию кортикостероидами с самого начала госпитализации пациента. Необходимо признать, что не вирус убивает пациента, а сверхактивный ответ иммунной системы. Пламя «цитокинового шторма» вышло из-под контроля и должно быть погашено. Обеспечение поддерживающей терапии (с помощью аппаратов ИВЛ, которые сами разжигают огонь) и ожидание того, как цитокиновый пожар прекратится сам, просто не работает… Этот подход потерпел неудачу и привел к гибели десятков тысяч пациентов.
Систематическая неспособность подразделений интенсивной терапии принять терапию кортикостероидами стала следствием опубликованных рекомендаций против использования кортикостероидов Всемирной организацией здравоохранения (ВОЗ), Центрами по контролю и профилактике заболеваний (CDC) и Американским торакальным обществом (ATS). В недавней публикации Общества критической медицинской помощи, автором которой является один из членов группы интенсивной терапии COVID-19 (FLCCC), были выявлены ошибки, допущенные этими организациями в своих исследованиях эффективности кортикостероидов, основанных на результатах пандемии атипичной пневмонии и гриппа H1N1. Их ошибочная рекомендация избегать применения кортикостероидов при лечении COVID-19 привела к развитию множества случаев полиорганной недостаточности, которые переполнили отделения реанимации и интенсивной терапии во всем мире.
Наш протокол лечения, нацеленный на устранения этих ключевых патологий, достиг почти постоянного успеха, в случае его начала в течение 6 часов после того, как пациент с COVID-19 почувствовал затруднение дыхания или нуждался в ≥ 4 л/мин кислорода. Если раннее начало лечения может быть достигнуто систематически, потребность в механических вентиляторах и отделениях реанимации и интенсивной терапии значительно снизится.
Важно признать, что «пневмония COVID-19» не вызывает ОРДС. Начальная фаза «недостаточности оксигенации» характеризуется нормальной эластичностью легких, плохой recruitability и почти нормальным содержанием жидкости в легких (по данным транспульмональной термодилюции). Это «фенотип L», о котором сообщают Гаттонини и его коллеги. Лечение этих пациентов с ранней интубацией и протоколом лечения ARDNSnet вызовет заболевание, которое вы пытаетесь предотвратить, т.е. ОРДС. Эти пациенты хорошо переносят гипоксию, без увеличения концентрации лактата в крови и снижения сатурации центральной венозной крови. Поэтому мы предлагаем свободное применение высокопоточной носовой канюли с частым перемещением пациента (прономингом) и принятием «приемлемой гипоксемии». Однако этот подход подразумевает за собой тщательное наблюдение за пациентом.
Пациенты, у которых цитокиновый шторм не «ослаблен», переходят в «фенотип Н», характеризующийся снижением легочной функции, значительной снижением оксигенацией и увеличением положительного давления конца выдоха. Прогрессирование этой фазы усугубляется повреждением легких, вызванным аппаратом ИВЛ. Гистологическая картина «H-фенотипа» характеризуется острой фибринозной и организующейся пневмонией (AFOP) с обширным внутриальвеолярным отложением фибрина, называемым фибриновыми «шариками», с отсутствием гиалиновых мембран. Высокие дозы кортикостероидов могут быть полезны на ранней стадии AFOP, однако у многих пациентов развивается необратимый фиброз легких с длительной зависимостью от ИВЛ и, в конечном итоге, смертью.
Важно признать, что пациенты с COVID-19 имеют различные фенотипы, которые, вероятно, зависят от генетической гетерогенности, возраста, вирусной нагрузки, иммунологического статуса, статуса питания и сопутствующих заболеваний (см. Рис. 5). У пациентов с COVID-19 может развиться «тромбофильный фенотип» с тяжелой тромбоэмболической болезнью с небольшим количеством признаков поражения паренхимы легкого. Это говорит о том, что пациенты с легкой симптоматикой могут получить значительный положительный эффект от применения антикоагулянтов. Кроме того, недостаточность витамина D усугубляет цитокиновый шторм и, вероятно, увеличивает риск смерти.
Наконец, важно признать, что не существует известной терапевтической тактики, с однозначно доказанной эффективностью улучшения при COVID-19. Это, однако, не означает, что мы должны принять нигилистический подход и ограничить лечение «поддерживающей помощью». Кроме того, вполне вероятно, что не будет ни одной «волшебной таблетки» для лечения COVID-19. Скорее, мы до лжны использовать несколько лекарств и вмешательств, которые имеют синергический и дополняющий биологический эффект, являются безопасными, дешевыми и «легко» доступными. Воздействие COVID-19 на страны со средним и низким уровнем дохода будет огромным; эти страны не смогут позволить себе применение дорогих «проектных» препаратов.